Ung thư đại trực tràng (colon rectal cancer) hay còn gọi là ung thư ruột già là loại ung thư hay gặp đứng hàng thứ 2 ở nữ và hàng thứ 3 ở nam giới trên thế giới [1]. Đây là nguyên nhân gây tử vong đứng hàng thứ 4 sau ung thư phổi, ung thư dạ dày và ung thư gan trên thế giới [2]. Tại Việt Nam cũng tương tự như vậy, ung thư đại tràng là nguyên nhân gây tử vong đứng hàng thứ 4 sau ung thư dạ dày, ung thư phổi và ung thư gan [3].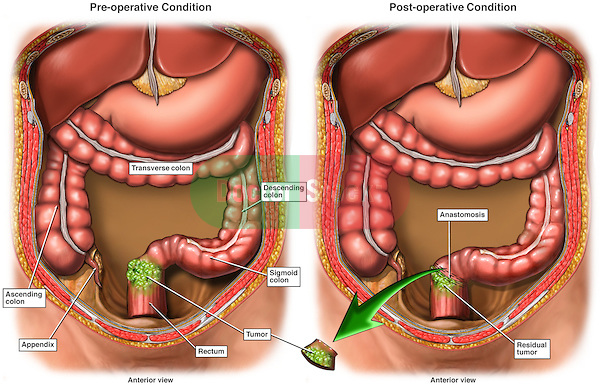
Ung thư đại trực tràng là một trong những ung thư đường tiêu hóa có tiên lượng tốt, tuy nhiên, nếu được phát hiện muộn thì cũng giống như tất cả các loại ung thư khác, khả năng điều trị ít hiệu quả. Vì vậy, cần phát hiện khi ung thư còn ở giai đoạn sớm hoặc các tổn thương tiền ung thư. Nếu phát hiện ung thư đại tràng ở giai đoạn sớm có nghĩa là khi tế bào ung thư chỉ nằm tại lớp niêm mạc, thì có thể áp dụng phương pháp nội soi cắt tách dưới niêm mạc (Endoscopic Submucosal Dissection- ESD ) lấy bỏ toàn bộ vùng ung thư tại lớp niêm mạc mà vẫn giữ nguyên được đại trực tràng (Phương pháp này làm tương tự như đối ung thư dạ dày sớm: xem trong bài cắt tách dưới niêm mạc qua nội soi điều trị ung thư dạ dày sớm và tiền ung thư). Sau khi cắt tách niêm mạc bệnh nhân khỏi hoàn toàn mà không phải chịu phẫu thuật cắt bỏ đoạn đại tràng, đồng thời bệnh nhân không phải dùng tia xạ hoặc hoặc hóa chất để điều trị.
Ung thư đại tràng trực tràng có thể gặp ở bất cứ vị trí nào của đại tràng: trực tràng, đại tràng sigma, đại tràng xuống, đại tràng ngang, đại tràng lên và manh tràng. Đại tràng sigma và trực tràng tương ứng với vùng hạ vị hay vùng trên xương mu và dưới rốn. Đại tràng xuống tương ứng với bên trái của ổ bụng. Đại tràng ngang tương ứng với vùng dưới mũi ức và trên rốn hay vùng thượng vị. Đại tràng lên tương ứng với vùng bên phải của ổ bụng. Manh tràng tương ứng với hố chậu phải hay ngang với bên phải của rốn. Khoảng 42% ung thư đại tràng nằm tại vị trí đại tràng phải, bao gồm: manh tràng, đại tràng lên, đại tràng ngang, gần 60 % ung thư năm tại đại tràng trái bao gồm: đại tràng xuống, đại tràng sigma và trực tràng [4].
Ung thư thư đại trực tràng biểu hiện như thế nào?
Ung thư đại tràng điển hình biểu hiện bằng đi ngoài ra máu, ỉa lỏng phân lẫn máu như máu cá nhưng cũng có khi ỉa nhiều máu, đau bụng. Tùy theo vị trí của ung thư mà có vùng đau tương ứng khác nhau. Bệnh nhân có thể ỉa lỏng ngày một hoặc nhiều lần, cũng có thể táo bón: 2 hoặc hoặc 3 ngày đi ngoài một lần phân cứng hoặc phải rặn nhiều khi đại tiên, khuân phân có thể nhỏ hơn bình thường. Gầy sút là biểu hiện muộn, có thể chán ăn, buồn nôn. Đối với ngời lớn tuổi (>50 tuổi) khi có đại tiện phân máu thì trước khi chẩn đoán bị bênh trĩ bao giờ cũng phải loại trừ người đó có ung thư đại trực tràng hay không.
Những nguyên nhân gì gây ung thư đại trực tràng?
Cho tới nay cũng giống như nhiều loại ung thư khác người ta cũng chưa biết được nguyên nhân gây ung thư đại trực tràng. Trên 75-95% ung thư đại trực tràng xuất hiện ở những người mà không có liên quan tới yếu tố về gen [5],[7]. Phần lớn ung thư đại trực tràng xuất hiện từ các polyp ung thư hóa. Polyp tuyến là loại hay ung thư hóa khi mà kích thước > 1cm.
Những người mà có bố mẹ và anh em ruột bị ung thư đại trực tràng thì khả năng người đó bị ung thư đại trực tràng cao gấp 2-3 lần so với người không có tiền sử gia đình bị ung thư đại trực tràng.
Các yếu tố nguy cơ gây ung thư đại trực tràng: nam giới hay bị hơn nữ, người lớn tuổi hay bị hơn so với người trẻ tuổi [7]. Ung thư đại tràng tăng dần theo tuổi. Tại Hoa Kỳ chỉ khoảng 0,1 % ung thư đại trực tràng được chẩn đoán ở tuổi 20, 1,1% ở tuổi 20-34, 4% ở tuổi 35-44, 13,4% ở tuổi 45-54, 20,4% ở tuổi 55-64, 24% ở tuổi 65-74, 25% ở tuổi 75-84 và 25% ở tuổi 85 [6]. Như vậy, 94,9% ung thư đại trực tràng đươc chẩn đoán ở tuổi trên 45. Chế độ ăn nhiều chất béo, ăn nhiều thịt đỏ, uống nhiều rượu, béo phì, hút thuốc lá, ít vận động thể lực cũng là các yếu tố nguy cơ làm tăng khả năng ung thư đại trực tràng [7]. Khoảng 10% số trường hợp ung thư đại trực tràng liên quan tới ít vận động [8]. Nguy cơ ung thư đại trực tràng tăng lên khi một ngày uống trên 2 đơn vị cồn với nam và 1 đơn vị cồn với nữ (theo tiêu chuẩn 1 đơn vị cồn của Hoa Kỳ tương đương 14g ethanol, bằng khoảng 300 ml bia 5 độ và khoảng 120 ml rượu vang 12 độ) [9]. Ăn nhiều rau quả tươi và nhiều chất xơ làm giảm nguy cơ ung thư đại trực tràng [5].
Làm cách nào phòng được ung thư đại trực tràng?
Phần lớn ung thư đại trực tràng xuất hiện ở những người trên 50 tuổi. Chính vì vậy cần tiến hành soi đại tràng cho tất cả mọi người ở lứa tuổi > 50, kể cả những người không có triệu chứng. Nếu soi đại tràng hoàn toàn bình thường và không có polyp thì sau mười năm mới phải soi lại.
– Những người có nguy cơ cao ung thư đại trực tràng: khi soi đại tràng phát hiện có từ 3-10 polyp loại tuyến ống (tubular adenomas) trở lên hoặc có loạn sản mức độ cao hoặc polyp loại nhung mao hoặc loại ống tuyến nhung mao hoặc polyp có kích thước ³ 1 cm bệnh nhân cần được soi lại tại thời điểm 3 năm sau đó. Nếu có > 10 polyp tuyến cần soi lại trong vòng trước 3 năm. Đối polyp răng cưa (serrated polyp) ³ 1cm soi lại tại thời điểm 3 năm sau đó [10].
– Những người ít có nguy cơ ung thư đại trực tràng: khi soi đại tràng phát hiện có 1-2 polyp loại tuyến ống, hoặc polyp kích thước nhỏ <1 cm và không có loạn sản mức độ cao, những bệnh nhân này soi đại tràng lại sau 5-10 năm. Đối polyp răng cưa < 1 cm và không có loạn sản soi lại tại thời điểm 5 năm sau đó. Đối với trường hợp polyp tăng sản (hyperplastic polyp) bệnh nhân cần soi lại tại thời điểm 10 năm sau đó [10]. – Những người có tiền sử gia đình: bố mẹ, anh em ruột và con bị ung thư đại trực tràng cần soi đại tràng để sàng lọc ở tuổi 40 hoặc trước 10 năm so với tuổi của người thân bị ung thư đại trực tràng [11]. – Những người bị viêm loét đại tràng chảy máu hoặc bị bệnh Crohn: cần soi đại tràng hàng năm kể từ năm thứ 8 khi phát hiện bị tổn thương toàn bộ đại tràng hoặc từ năm thứ 12 đối với tổn thương toàn bộ đại tràng trái. Để phát hiện những tổn thương loạn sản [11]. – Những người bị hội chứng polyp có tính chất gia đình (Familial adenomatous polyposis -FAP) cần soi đại tràng hàng năm [11]. Những người bị ung thư đại tràng sau mổ phải kiểm tra nội soi như thế nào ?
– Đối với bệnh nhân ung thư đại trực tràng mà trước khi mổ chưa được nội soi đại tràng toàn bộ vì các lý do khác nhau như: phải mổ cấp cứu do có tắc ruột hoặc chưa soi hết đại tràng vì bán tắc ruột…, thì sau khi mổ 3 – 6 tháng phải được soi đại tràng toàn bộ để phát hiện những vị trí ung thư khác tại đại tràng. Nếu hình ảnh nội bình thường, bệnh nhân cần nội soi lại ở thời điểm 1 năm, 3 năm và 5 năm sau khi được phẫu thuật [12]. Nếu khi soi phát hiện thấy có polyp thì việc theo dõi sẽ theo hướng dẫn về polyp phần trên.
– Đối với bệnh nhân ung thư đại trực tràng mà trước khi mổ đã được nội soi đại tràng toàn bộ: bệnh nhân cần nội soi lại ở thời điểm 1 năm, 3 năm và 5 năm sau khi được phẫu thuật [12].
– Đối với bệnh nhân ung thư trực tràng: bệnh nhân cần được soi đại tràng sigma cứ 3- 6 tháng 1 lần trong 2 năm đầu [9].
Nội soi đại tràng toàn bộ có nguy hiểm, gây đau và gây khó chịu cho bệnh nhân không?
Nếu nội soi đại tràng toàn bộ không có thuốc giảm đau, tiền mê và gây mê thì bệnh nhân rất đau và khó chịu. Phần lớn bệnh nhân đã soi đại tràng mà không có tiền mê và gây mê thì không muốn nội soi đại tràng lại lần 2. Để phóng tránh được ung thư đại tràng thì phương pháp tốt nhất là phải nội soi đại tràng toàn bộ. Ngày nay, phần lớn bệnh nhân soi đại tràng tại khoa Tiêu hóa bệnh viện Bạch Mai được nội soi tiền mê bằng fentanyl phối hợp cùng midazolam hoặc gây mê bằng propofol. Đây là phương pháp nội soi đại tràng rất an toàn và không có hại cho sức khỏe của bệnh nhân, điều này đã được Hội nội soi Tiêu hóa Hoa Kỳ chấp nhận [13], đồng thời, người bệnh cảm thấy không khó chịu khi nội soi. Vì vậy, khi cần phải nội soi đại tràng lại theo định kỳ người bệnh dễ dàng chấp nhận.
Chuẩn bị trước và sau nội soi đại tràng như thế nào?
Bữa tối trước ngày soi đại tràng bệnh nhân ăn bình thường, nhưng không ăn rau và chất xơ
– Đối với người đại tiện hành ngày bình thường: bệnh nhân uống thuốc rửa ruột trong khoảng 3 giờ.
– Đối với người bị táo bón: cần uống thuốc nhuận tràng làm mềm phân trong 3-4 ngày để giúp bệnh nhân đi ngoài bình thường trước khi soi.
– Đối với bệnh nhân nghi bán tắc ruột: như đau bụng thành cơn, không đại tiện được không được cho dùng thuốc rửa ruột mag phải thụt tháo làm sạch đại tràng trước khi soi.
– Đối với những người trên 50 tuổi nên xét nghiệm công thức máu và đông máu trước khi nội soi, vì nếu phát hiện có polyp sẽ tiên hành cắt luôn trong quá trình nội soi, tránh cho bệnh nhân phải nội soi lần sau.
Đối với nội soi đại tràng có tiền mê và gây mê, sau khi soi bệnh nhân không tự điều khiển các phương tiện giao thông.
Các xét nghiệm máu và PET-CT (Positron emission tomography–computed tomography) có cho biết được ung thư đại trực tràng sớm không?
Cho tới nay không có xét nghiệm nào có khả năng dự báo là một người bị ung thư đại tràng ở giai đoạn sớm, ngay cả với xét nghiệm CEA (Carcinoembryonic antigen). CEA có thể tăng trong máu ở người ung thư tụy, ung thư dạ dày, ung thư tuyến giáp, ung thư vú [15] và tăng cả trong những bệnh không bị bệnh ung thư như: viêm loét đại tràng chảy máu, xơ gan, bệnh phổi tắc nghẽn, bệnh crohn và suy tuyến giáp [16],[17]. Chính vì vậy, CEA cũng được khuyến cáo không nên sử dụng như một xét nghiệm để sàng lọc phát hiện ung thư đại tràng. PET- CT được coi phương tiện hiện đại phát hiện di căn ung thư, nhưng cũng không phải phương tiện được áp dụng để sàng lọc phát hiện ung thư đại trực tràng ở giai đoạn sớm.
Như vậy, để phát hiện sớm và chữa khỏi ung thư đại tràng thì cách tốt nhất là nội soi đại tràng toàn bộ, đặc biệt là đối với người có nguy cơ cao bị ung thư đại trực tràng.
BS.TS. Vũ Trường Khanh
Phó trưởng khoa Tiêu Hóa bệnh viện Bạch Mai.
Tài liệu tham khảo
1. Jemal A, Bray, F, Center, MM, Ferlay, J, Ward, E, Forman, D (2011). “Global cancer statistics”. CA: a cancer journal for clinicians 61 (2): 69–9.
2. WHO . “Cancer”. World Health Organization. Retrieved January 5, 2011
3. LeTran Ngoan. Cancer Mortality Pattern in Viet Nam. Asian Pacific Journal of Cancer Prevention, Vol 8, 2007. 535.
4. Rebecca L. Siegel, Elizabeth M. Ward, and Ahmedin Jemal (2012). Trends in Colorectal Cancer Incidence Rates in the United States by Tumor Location and Stage, 1992–2008.Cancer Epidemiol Biomarkers Prev; 21(3).
5. Watson AJ, Collins, PD (2011). “Colon cancer: a civilization disorder”. Digestive diseases (Basel, Switzerland) 29 (2): 222–8.
6. Howlader N, Noone AM, Krapcho M, Neyman N, Aminou R, Altekruse SF, Kosary CL, Ruhl J, Tatalovich Z, Cho H, Mariotto A, Eisner MP, Lewis DR, Chen HS, Feuer EJ, Cronin KA (eds). “SEER Cancer Statistics Review, 1975-2009 (Vintage 2009 Populations)”. National Cancer institute. http://seer.cancer.gov/csr/1975_2009_pops09/, based on November 2011 SEER data submission, posted to the SEER web site, 2012.
7.Cunningham D, Atkin W, Lenz HJ, Lynch HT, Minsky B, Nordlinger B, Starling N (2010). “Colorectal cancer”. Lancet 375 (9719): 1030–47.
8.Lee, I-Min; Shiroma, Eric J; Lobelo, Felipe; Puska, Pekka; Blair, Steven N; Katzmarzyk, Peter T (2012). “Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy”. The Lancet 380 (9838): 219–29.
9.Fedirko V, Tramacere, I, Bagnardi, V, Rota, M, Scotti, L, Islami, F, Negri, E, Straif, K, Romieu, I, La Vecchia, C, Boffetta, P, Jenab, M (2011). “Alcohol drinking and colorectal cancer risk: an overall and dose-response meta-analysis of published studies”. Annals of Oncology 22 (9): 1958–72.
10.David A and at al (2012). Guidelines for Colonoscopy Surveillance After Screening and Polypectomy: A Consensus Update by the US Multi-Society Task Force
on Colorectal Cancer. Gastroenterology. 143:844 – 857.
11.American Cancer Society recommendations for colorectal cancer early detection. cancer.org 2014.
12. Rex DK, Kahi CJ, Levin B, Smith RA, Bond JH, Brooks D, Burt RW, Byers T, Fletcher RH, Hyman N, Johnson D, Kirk L, Lieberman DA, Levin TR, O'Brien MJ, Simmang C, Thorson AG, Winawer SJ; American Cancer Society; US Multi-Society Task Force on Colorectal Cancer (2006). Guidelines for colonoscopy surveillance after cancer resection: a consensus update by the American Cancer Society and the US Multi-Society Task Force on Colorectal Cancer. Gastroenterology. May;130(6):1865-71.
13. American Society For Gastrointestinal Endoscopy (2003): Guidelines for conscious sedation and monitoring during gastrointestinal endoscopy. Gastro Intestinal Endoscopy Vol. 58 No.3.
14. Duffy, M. J.; Van Dalen, A.; Haglund, C.; Hansson, L.; Klapdor, R.; Lamerz, R.; Nilsson, O.; Sturgeon, C.; Topolcan, O. (2003). “Clinical utility of biochemical markers in colorectal cancer: European Group on Tumour Markers (EGTM) guidelines”. European journal of cancer (Oxford, England : 1990) 39 (6): 718–727.
15.CEA: the test”. Lab Tests Online (USA). American Assiciation for Clinical Chemistry. Retrieved 23 June 2013.
16. Maestranzi, S.; Przemioslo, R.; Mitchell, H.; Sherwood, RA. ( 1998). “The effect of benign and malignant liver disease on the tumour markers CA19-9 and CEA.”. Ann Clin Biochem. 35 ( Pt 1): 99–103.
17. De Mais, Daniel. ASCP Quick Compendium of Clinical Pathology, 2nd Ed. ASCP Press 2009.
Nguồn: http://tonghoiyhoc.vn/ung-thu-dai-truc-trang-co-the-phat-hien-som-va-dieu-tri-khoi.htm